Enfermedad por el virus del Ébola
| Enfermedad por el virus del Ébola | ||
|---|---|---|
 Fotografía de 1976, con dos enfermeras de pie junto a un paciente infectado por el virus del Ébola, que murió pocos días después debido a graves hemorragias internas. | ||
| Especialidad | infectología | |
| Síntomas | Fiebre, dolor de garganta, dolor muscular, dolores de cabeza, diarrea, sangrado | |
| Complicaciones | shock por pérdida de líquidos. | |
| Causas | Los ebolavirus se propagan por contacto directo | |
| Diagnóstico diferencial | Paludismo, cólera, fiebre tifoidea, meningitis, otras fiebres hemorrágicas víricas | |
| Sinónimos | ||
| ||
La enfermedad por el virus del Ébola (EVE), enfermedad del ébolavirus, fiebre hemorrágica del Ébola (FHE), enfermedad del Ébola[1] o, simplemente, como ébola,[1] es una enfermedad causada en el ser humano por el virus del Ébola. Normalmente los síntomas comienzan entre los dos días y las tres semanas después de haber contraído el virus, con fiebre, dolor de garganta, dolores musculares, y dolor de cabeza. Por lo general, siguen náuseas, vómitos y diarrea, junto con fallo hepático y renal. En ese momento, algunos pacientes empiezan a sufrir complicaciones hemorrágicas.[2]
El virus puede contraerse por contacto con la sangre o los fluidos corporales de animales infectados (generalmente monos o murciélagos de la fruta).[2] No se ha documentado la transmisión aérea en el entorno natural.[3] Se cree que los murciélagos de la fruta son portadores del virus y pueden contagiarlo sin resultar afectados. Una vez que un ser humano resulta infectado, la enfermedad también puede contagiarse entre personas. Los supervivientes de sexo masculino pueden transmitir la enfermedad a través del semen hasta por año y medio. Con el fin de establecer un diagnóstico, por lo general se descartan antes otras enfermedades con síntomas parecidos, como la malaria, el cólera y otras fiebres hemorrágicas virales. Con el fin de confirmar dicho diagnóstico se hacen pruebas de sangre para detectar anticuerpos, ARN viral o el propio virus.[2]
La enfermedad es causada por cualquiera de las cinco especies de virus ébola que han sido identificadas como: Bundibugyo ebolavirus (BDBV), Reston ebolavirus (RESTV), Sudan ebolavirus (SUDV), Taï Forest ebolavirus (TAFV) y Zaire ebolavirus (ZEBOV).[2]
La prevención incluye la reducción del contagio de la infección de monos o cerdos al hombre. Una forma de llevarlo a cabo sería la verificación de la infección en dichos animales y su matanza y posterior eliminación de los cuerpos en caso de detección de la enfermedad. También sería de ayuda una adecuada cocción de la carne, así como llevar ropa protectora durante su manipulación, como llevarla también y lavarse las manos siempre que se esté cerca de alguien infectado. Las muestras de tejidos o fluidos corporales de pacientes infectados deben manipularse con especial precaución.[2]
No se dispone de un tratamiento médico específico; los esfuerzos realizados para ayudar a los pacientes infectados consisten en administrarles bien sales de rehidratación oral (agua con azúcar y sal) o fluidos intravenosos.[2] En el año 2015 comenzó la fase de pruebas de una vacuna, comprobándose en los ensayos preliminares una efectividad del 100%.[4]
La tasa de mortalidad de la enfermedad es elevada: con una frecuencia de fallecimientos de entre el 50% y el 90% de los infectados por el virus.[2][5]
La infección por el virus del ébola fue identificada por primera vez en Sudán y la República Democrática del Congo. La enfermedad aparece normalmente en brotes en las regiones tropicales del África subsahariana.[2] Entre 1976 (año en el que se detectó el virus por primera vez) y 2013, la Organización Mundial de la Salud reportó 1.716 casos.[2][6] Es decir, resultaron infectadas menos de 1000 personas por año.[2][6] Hasta 2014 los brotes de ébola solo habían afectado a regiones concretas de África. A partir de la epidemia de 2014 originada en África Occidental, se han producido contagios en otros continentes. El brote de 2014-2015 fue el más virulento, y afectó a Guinea, Sierra Leona, Liberia y Nigeria.[7][8][9]
Epidemiología
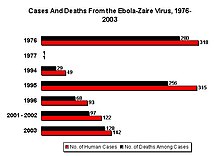
El primer brote documentado de ébola ocurrió en 1976, simultáneamente en Zaire y Sudán (zonas que hoy pertenecen a la República Democrática del Congo y a Sudán del Sur, respectivamente), donde se detectaron 3418 casos y 2830 muertes con una tasa de letalidad de 83%. Este brote fue causado por el virus ébola-Zaire, una de las cepas más epidémicas y mortales de la historia. Los brotes de fiebres hemorrágicas virales tienen una tasa de mortalidad de entre el 41 y el 89%.[10]
Se considera que los murciélagos frugívoros, en particular Hypsignathus monstrosus, Epomops franqueti y Myonycteris torquata, son posiblemente los huéspedes naturales del virus del ébola en África. Por ello, la distribución geográfica de los Ebolavirus puede coincidir inicialmente con la de dichos murciélagos.[11] En el año 1976 murieron alrededor del 92 % de los infectados.[cita requerida]
Dada la naturaleza letal del ébola, ya que no existe una vacuna aprobada[12] o el tratamiento no está disponible, está clasificado como un agente de bioseguridad de nivel 4, por los Centros para el Control y Prevención de Enfermedades de los Estados Unidos. Está clasificado como de categoría A como agente de bioterrorismo, porque tiene el potencial de servir como arma para su uso en guerra biológica. [cita requerida]
En el 2014, en los Estados Unidos fue probado un suero de manera experimental en dos personas contagiadas por este virus; tal suero podría ser la cura para esta enfermedad, aunque no se tienen más detalles del mismo. En España, en 2014 también se aplicó este suero a un paciente, que sin embargo 2 días después falleció.[13]
Transmisión



El virus del ébola se introdujo en la población humana como consecuencia de un contacto directo con la sangre, secreciones, órganos u otros líquidos corporales de animales infectados. Este virus solo se transmite vía contacto directo con fluidos del cuerpo infectado de mamíferos.[15] En África se han comprobado casos de infección asociados a la manipulación de chimpancés, gorilas, murciélagos de la fruta, monos, antílopes de los bosques y puercoespines infectados que habían sido encontrados muertos o enfermos en la selva. Incluso luego de prácticas de embalsamamiento continúa el riesgo de contagio.[15][16]
Posteriormente, el virus se propagó en la comunidad mediante la transmisión de persona a persona, debido al contacto estrecho con la sangre, secreciones,relaciones sexuales,órganos u otros líquidos corporales de personas infectadas.[16] Las ceremonias de inhumación en las cuales los integrantes del cortejo fúnebre tienen contacto directo con el cadáver también pueden desempeñar una función significativa en la transmisión.[cita requerida]

El virus se transmite por contacto directo con líquidos corporales y excreciones infectados como la saliva, el sudor, la sangre, el semen, el flujo vaginal, sumado a los líquidos biológicos de estudios bioquímicos como el cefalorraquídeo, el sinovial, el pleural o el peritoneal, además de vómitos, orina y heces, tanto de animales —principalmente simios y murciélagos— como de humanos, ya sea vivos o fallecidos. También por contacto indirecto a través de fómites o reservorios animales: aquellos que presentan la infección en forma asintomática (sin síntomas) pero contagiosa. Las ceremonias de inhumación que se celebran en ciertas aldeas africanas debido a la idiosincrasia parecen estar relacionadas en el contagio, ya que los miembros del cortejo fúnebre entran en contacto directo con el cadáver.[17][18]
En el caso de los murciélagos, estudios recientes muestran que el virus del ébola ha coexistido con los murciélagos por al menos 25 millones de años en una especie de guerra armamentista en la que ambas especies han evolucionado una para protegerse de la enfermedad y la otra para seguir afectándolos. El estudio muestra que algunas especies de murciélagos han desarrollado mecanismos de protección contra el virus y, probablemente en respuesta, el virus desarrolló nuevos mecanismos para infectarlos.[19]
Número básico de reproducción - R0
El número básico de reproducción - R0 del ébola es bajo comparado con otras enfermedades contagiosas como el SARS, el SIDA, o la gripe española de 1918, esto significa que cada caso individual produce menos contagios que estas enfermedades durante el período de infección del paciente. En el caso del ébola el R0 se encuentra entre 1.2 y 1.9, lo que significa que cada persona infectada, en promedio contagiará a entre 1.2 y 1.9 personas durante la duración de la misma.[20]

Aparición de cepas y brotes de ébola
Cepa ébola-Zaire
La cepa ébola-Zaire tiene la mayor tasa de mortalidad, hasta 90% en algunas epidemias, con una media de un 83%. El primer brote tuvo lugar el 26 de agosto de 1976 en Yambuku, una ciudad del norte de Zaire (actualmente, República Democrática del Congo). El primer caso registrado fue Mabalo Lokela, un profesor de escuela de 44 años que volvía de un viaje por el norte del Zaire. Su alta fiebre fue diagnosticada como un caso de malaria, y en consecuencia se le administró quinina. Lokela volvió al hospital cada día; una semana después, sus síntomas incluían vómitos incontrolables, diarrea sangrienta, dolor de cabeza, mareos y dificultades respiratorias. Más tarde empezó a sangrar por nariz, boca y ano muriendo el 8 de septiembre de 1976, apenas 14 días después de manifestársele los primeros síntomas.[cita requerida]
Brote de ébola en África Occidental de 2014
En 2014 surgió el mayor brote de la historia de esta cepa[cita requerida] y también el mayor brote de ébola hasta entonces, afectando inicialmente a Guinea-Conakry y expandiéndose posteriormente a Sierra Leona, Liberia y Nigeria.
El 8 de agosto de 2014, la OMS decretó la situación como "emergencia pública sanitaria internacional" y recomendó medidas para detener su transmisión en medio de la expectante preocupación mundial ante el riesgo de pandemia global. Entre ellas, pedía a los países donde se habían detectado afectados que declarasen emergencia nacional y hacía una llamada a la solidaridad internacional.[21]
La declaración se producía al rondar la cifra de 1000 fallecidos por la epidemia que amenazaba con seguirse extendiendo tras fallar los mecanismos de contención iniciales. Los primeros afectados transportados oficialmente a Estados Unidos durante el brote, fueron llevados a Atlanta para ser tratados con ZMapp,[cita requerida] un suero experimental procedente de Ginebra que había dado resultados positivos con simios.[cita requerida] El día 9 de ese mes se confirmaba que España había recibido dicho fármaco.[cita requerida].
El 7 de octubre de 2014 se declaró en Madrid (España) el primer caso de contagio de ébola fuera de África. Una de la auxiliares de enfermería que atendieron al misionero repatriado desde Sierra Leona, Manuel García Viejo (fallecido a causa del virus), resultó contagiada por la enfermedad.[22][23][24] El 11 de octubre siguiente se supo de otro caso de contagio fuera de África, al ser infectada una trabajadora sanitaria en Dallas (Estados Unidos) al tratar al paciente Thomas Duncan, fallecido como consecuencia de la enfermedad.[25]
En Nigeria, el brote epidémico que llegó al país a través de un vuelo con un pasajero infectado se pudo controlar totalmente en octubre de ese mismo año, con un total de 19 contagios y 8 fallecidos.[26]
| Fecha | Lugar de aparición | Casos/muertes (tasa de letalidad) |
|---|---|---|
| 1994: diciembre-febrero | 49/29 (59 %) | |
| 1995: abril-junio | 345/256 (74 %) | |
| 1996: enero-abril | 93/68 (73 %) | |
| 2001/2002: octubre-marzo | 122/96 (79 %) | |
| 2002/2003: diciembre-abril | 143/128 (90 %) | |
| 2003: noviembre-diciembre | 35/29 (83 %) | |
| 2007: abril-octubre | Kasai Occidental ( |
264/187 (71 %) |
| 2012: julio-octubre | 24/17 (71 %)[27] | |
| 2012: septiembre-noviembre | 62/34 (55 %)[28] | |
| 2014-2016 | 28 610/11 308 (39 %)[29] | |
| 2014: 6 de agosto - octubre | 20/8[26] | |
| 2014: 5 de octubre | 1/0 | |
| 2014: 11 de octubre | 4/1 | |
| 2017: 22 de abril | 8/4 | |
| 2021: 14 de febrero | 30/15[31] |
Cepa ébola-Sudán

El ébola-Sudán fue la segunda cepa clasificada del virus, en 1976. Aparentemente se originó entre los trabajadores de una fábrica de algodón en Nzara, Sudán, ya que el primer caso registrado fue uno de los trabajadores. Sin embargo, los científicos que analizaron a todos los animales e insectos que había en la fábrica, no pudieron encontrar ninguno que diese positivo al virus ébola. El transmisor original aún se desconoce.[cita requerida]
La epidemia acabó causando 151 muertes entre las 285 personas que resultaron infectadas.[cita requerida]
| Fecha | Lugar de aparición | Casos/muertes (tasa de letalidad) |
|---|---|---|
| 1976 | Condados de Nzara y Maridi (Sudán), en el actual Estado de Ecuatoria Occidental (Sudán del Sur) | 285/151 (53 %) |
| 1979 | Condado de Nzara (Sudán) | 34/22 (65 %) |
| 2000 - 2001 | Distritos de Gulu, Masindi, y Mbarara (Uganda) | 425/224 (53 %) |
| 2004 | Sudán | 17/7 (41 %) |
Cepa ébola-Reston
Apareció en noviembre de 1989 en un grupo de cien macacos (Macaca fascicularis) importados desde Filipinas hasta Reston (Virginia), EE. UU. Otro cargamento de macacos infectados fue también enviado a Filadelfia, EE. UU. Esta epidemia fue altamente letal en los macacos, pero no causó ninguna muerte entre los humanos. Sin embargo, seis de los encargados de manipular los animales dieron positivo al virus, dos de ellos debido a una exposición previa. Sobre este incidente, el escritor estadounidense Richard Preston, escribió un libro de notable éxito:[32] The Hot Zone, traducido al español con el título de Zona caliente. Más monos infectados con ébola-Reston fueron enviados de nuevo a Reston y Texas en febrero de 1990. También se detectaron en 1992 en Siena (Italia) y en Texas de nuevo en marzo de 1996. Ningún humano fue infectado en estos últimos brotes. El 23 de enero de 2009, el gobierno de Filipinas anunció la detección de anticuerpos IgG frente al virus ébola-Reston (ERV) en una persona que podía haber estado en contacto con cerdos enfermos.[cita requerida]
El 30 de enero de 2009, el gobierno filipino anunció la detección de anticuerpos anti-ERV en otras cuatro personas: dos granjeros de Bulacán y otro de Pangasinán (las dos granjas, ambas en el norte de Luzón, estuvieron en cuarentena por haberse detectado infecciones porcinas por ERV) y un carnicero de un matadero de Pangasinán. El caso seropositivo anunciado el 23 de enero tiene una explotación doméstica de cerdos en Ciudad Valenzuela (un barrio del área metropolitana de Manila).[cita requerida] Unos 6000 cerdos de una explotación ganadera situada al norte de Manila fueron sacrificados para impedir la expansión de una epidemia del virus ébola-Reston.
Estos casos en Filipinas representaron la primera vez que el ébola-Reston había sido detectado en cerdos, y también la primera vez que se sospechó de una transmisión del virus desde el cerdo al ser humano.[cita requerida][33]
Cepa ébola-Tai-Forest
Este subtipo de ébola fue descubierto entre los chimpancés de los bosques de Tai en Costa de Marfil. El 1 de noviembre de 1994, se encontraron los cadáveres de dos chimpancés en este bosque. Las autopsias revelaron que había sangre marrón en el corazón de ambos chimpancés, y que uno de ellos presentaba los pulmones encharcados de sangre. Los estudios de los tejidos tomados de los chimpancés arrojaron muchas similitudes con la cepa ébola-Zaire que durante 1976 causó estragos en Zaire y Sudán. Más tarde, en 1994, se encontraron más chimpancés muertos. Muchos de ellos dieron positivo al ébola tras utilizarse tests moleculares. Se cree que el origen del brote fue la carne de algunos monos infectados de la especie Colobus roja que los chimpancés atacaban. Una de los científicos que llevaron a cabo las autopsias de los chimpancés infectados contrajo ébola. Desarrolló los primeros síntomas, similares al dengue o la malaria, aproximadamente una semana después de las autopsias. Fue transportada a Suiza para recibir tratamiento. Dos semanas después fue dada de alta, y seis semanas después de la infección estaba completamente recuperada.[cita requerida]
Cepa ébola-Bundibugyo
El 29 de noviembre de 2007, el ministro ugandés de Salud confirmó que la fiebre hemorrágica que había matado al menos a 35 personas y que había infectado a 127 en Uganda, había sido provocada por el virus del ébola. Las muertes se registraron en la región de Bundibugyo, en la frontera con la República Democrática del Congo. Tras analizar muestras el Laboratorio Nacional de Estados Unidos y el Centro para el Control de las Enfermedades, la Organización Mundial de la Salud confirmó que se trataba de una cepa nueva del virus ébola.[34]
Cuadro clínico

La sintomatología del ébola en la fase inicial es parecida a un estado gripal caracterizado por fatiga, fiebre, cefaleas, y dolor en las articulaciones, los músculos y el abdomen.[35] También son comunes el vómito, la diarrea y la pérdida de apetito. Otros síntomas menos frecuentes incluyen dolor de garganta, dolor en el pecho, hipo, dificultad para respirar y para tragar. El período de incubación habitual es de 8 a 10 días, pero puede variar entre 2 y 21 días.[36][37] En aproximadamente 5-50% de los casos, las manifestaciones cutáneas pueden incluir una erupción maculopapular. Los primeros síntomas pueden ser similares a los de la malaria, el dengue, u otras fiebres tropicales, antes de que la enfermedad progrese a la siguiente fase.[35]
La fase de sangrado suele comenzar a los 5-7 días de las primeras manifestaciones sintomáticas del EVE.[38] En el 40-50% de los casos se produce sangrado en las mucosas y en las zonas de punción.[39] Las hemorragias internas y subcutáneas se manifiestan en forma de enrojecimiento de los ojos y tos, vómitos o excreciones con sangre.[40] En la piel, se crean petequias, equimosis y hematomas, especialmente allí donde se le hayan punzado la piel con inyecciones.[41][42]
En el análisis de la sangre se detectan leucocitosis neutrofílica, trombocitopenia y anemia. La muerte se produce, por lo general, en la segunda semana de la enfermedad, debido a hemorragias y shock hipovolémico por la pérdida de sangre.[cita requerida]
Diagnóstico

El reconocimiento se basa en estudios epidemiológicos (permanecer en un área endémica, con el contacto con el paciente, etc) y los síntomas clínicos característicos. Pruebas de laboratorio especializadas detectan antígenos específicos y/o genes del virus. Los anticuerpos contra el virus se pueden determinar, el virus puede ser aislado en cultivo celular. Las pruebas en las muestras de sangre se asocian con un mayor riesgo de infección y debe llevarse a cabo en el nivel máximo de protección biológica (Nivel 4 de riesgo biológico). También se analizan muestras de saliva y orina.[cita requerida]
Tratamiento
El tratamiento usado durante los brotes consistía principalmente en dar apoyo al organismo del afectado contra la infección e incluye reducir al mínimo los procedimientos invasivos, re-equilibrando los niveles de fluidos y electrolitos para contrarrestar la deshidratación, la administración de anticoagulantes en la infección temprana para prevenir o controlar la coagulación intravascular diseminada, la administración de procoagulantes en la infección tardía para controlar hemorragias, mantener los niveles de oxígeno, la gestión del dolor, y la administración de antibióticos o antimicóticos para el tratamiento de infecciones oportunistas secundarias.[43]
Un fármaco que se está empleando experimentalmente en algunos casos es el favipiravir, medicamento antivírico que ha mostrado eficacia en animales.[44] También se ha ensayado el ZMapp[45] y el agente antiviral brincidofovir.[46] Otros fármacos que se están investigando son el clomifeno y toremifeno, los cuales podrían inhibir la progresión de la enfermedad según algunos estudios iniciales en animales.[47]
La vacuna, que empezó a ser desarrollada en 2015 y en 2019 la OMS y la EMA autorizaron la comercialización de rVSV∆G-ZEBOV-GP, que sería la primera destinada a la inmunización de sujetos de 18 o más años en riesgo de infección.[48][49]

Rastreo de contactos con afectados
Para frenar la extensión de la enfermedad, una de las medidas necesarias es realizar búsquedas sistemáticas de los contactos con los afectados por la enfermedad. El CDC (Centros para el Control y Prevención de Enfermedades) del gobierno de los Estados Unidos ha producido información sobre cómo se efectúa el rastreo de estos contactos.[cita requerida]
Zoonosis
Es importante estudiar esta zoonosis (más específicamente una antropozoonosis: contagio de animales a humanos), desde el punto de vista de la epidemiología de las enfermedades infecciosas humanas. En cuanto a esta patología específica, en un estudio científico en Gabón sobre casos humanos del ébola, se investigó una muestra de perros silvestres que llegarían a comer animales salvajes posiblemente infectados, los cuales presentaron estudios serológicos del 32% positivos a anticuerpos específicos contra el virus en cuestión.[50]
Dichos estudios llegaron a la conclusión, en el año 2005, de que los animales domésticos pueden por lo tanto infectarse y excretar el virus durante un período determinado para cada especie animal, convirtiéndose así en una fuente de infección para los humanos. Es muy necesario evaluar el papel de los perros domésticos en las epidemias de la enfermedad y poder así controlarla, según el Instituto de Investigación para el Desarrollo de París.[50]
En octubre de 2014, surgió un caso de ébola en Madrid por contagio de una enfermera auxiliar que se dedicaba a la atención de un segundo enfermo de ébola traído desde África que terminó falleciendo, convirtiéndose así en el primer caso de esta enfermedad pandémica contagiada fuera de África. Su marido, quien mantuvo mayor contacto con dicha enfermera auxiliar, presentó serología negativa, pero las autoridades, ante el riesgo, determinaron sacrificar unilateralmente al perro de la familia sin haberle realizado estudio serológico alguno. Esto hizo imposible comprobar si el animal había podido ser fuente de contagio o, eventualmente, estudiar la actividad del virus en animales domésticos. El dueño no autorizó el sacrificio.[50]
Este tema en particular es de potencial importancia para estudios y seguimientos de la enfermedad en animales domésticos, en este caso con un perro, para determinar si efectivamente estos animales pueden representar un foco de infección en las epidemias del ébola, ya que las aldeas africanas afectadas están con sobrepoblación de los mismos, tanto domésticos como asilvestrados.[50]
Véase también
- Anexo:Tasa de mortalidad de enfermedades humanas
- Duiker
- Virus de Marburgo
- Fiebre hemorrágica viral
- Ebolavirus Zaire
- Virus Ebola-Reston
Referencias
- ↑ a b «ébola, escritura adecuada.» Fundéu. Consultado el 12 de agosto de 2014.
- ↑ a b c d e f g h i j «Ebola virus disease Fact sheet N°103». World Health Organization. March 2014. Consultado el 12 de abril de 2014.
- ↑ «2014 Ebola Virus Disease (EVD) outbreak in West Africa». WHO. Apr 21 2014. Consultado el 3 de agosto de 2014.
- ↑ Domínguez, Nuño (31 de julio de 2015). «La vacuna del ébola funciona». El País. Consultado el 2 de agosto de 2015.
- ↑ C.M. Fauquet (2005). Virus taxonomy classification and nomenclature of viruses; 8th report of the International Committee on Taxonomy of Viruses. Oxford: Elsevier/Academic Press. p. 648. ISBN 9780080575483.
- ↑ a b «Ebola Viral Disease Outbreak — West Africa, 2014». CDC. 27 de junio de 2014. Archivado desde el original el 24 de septiembre de 2014. Consultado el 26 de junio de 2014.
- ↑ «CDC urges all US residents to avoid nonessential travel to Liberia, Guinea, and Sierra Leone because of an unprecedented outbreak of Ebola.». CDC. 31 de julio de 2014. Consultado el 2 de agosto de 2014.
- ↑ «Outbreak of Ebola in Guinea, Liberia, and Sierra Leone». CDC. 4 de agosto de 2014. Consultado el 5 de agosto de 2014.
- ↑ «Bye bye ébola». El Mundo. 13 de enero de 2016. Consultado el 13 de enero de 2016.
- ↑ King, John W. «Ebola Virus». Consultado el 25 de mayo de 2013.
- ↑ «Enfermedad por el virus del Ebola». www.who.int.
- ↑ «Virus del Ébola: qué hacer en el aeropuerto o al viajar en avión». Consultado el 8 de agosto de 2014.
- ↑ (en inglés) «UPDATE 3-Ebola therapy hopes shift to small California biotech.» Archivado el 24 de septiembre de 2015 en Wayback Machine. Reuters.
- ↑ Williams E. «African monkey meat that could be behind the next HIV». Health News - Health & Families. The Independent. «25 people in Bakaklion, Cameroon killed due to eating of ape ».
- ↑ a b American CDC: Ebola Transmission CDC report, 3 de octubre 2014
- ↑ a b «CDC Telebriefing on Ebola outbreak in West Africa». CDC. 28 de julio de 2014. Consultado el 3 de agosto de 2014.
- ↑ «¿Por qué es tan letal el virus Ébola?». Consultado el 8 de agosto de 2014.
- ↑ «Qué es el virus del Ébola y cómo se previene». Archivado desde el original el 12 de octubre de 2014. Consultado el 10 de octubre de 2014.
- ↑ Albert Einstein College of Medicine, ed. (23 de diciembre de 2015). «Study Reveals Arms Race Between Ebola Virus and Bats, Waged for Millions of Years». Archivado desde el original el 11 de septiembre de 2018. Consultado el 25 de diciembre de 2015.
- ↑ Miguel Ángel Criado (8 de octubre de 2014). «La ratio de contagio del ébola es inferior a la del sarampión o el VIH». elpais.com. Consultado el 10 de octubre de 2014.
- ↑ RTVE, ed. (8 de agosto de 1912). «La Organización Mundial de la Salud decreta una alerta mundial por el brote de ébola».
- ↑ Diario El País (ed.). «Una sanitaria de Madrid, primer contagio por ébola fuera de África.». Consultado el 7 de octubre de 2014.
- ↑ «Ebola : une infirmière espagnole touchée, premier cas de contamination en Europe». Les Echos. 6 oct. 2014.
- ↑ «WHO | Ebola virus disease – Spain». WHO.
- ↑ «Un trabajador sanitario de Dallas, nuevo positivo por ébola en EEUU». Europa Press. 12 de octubre de 2014. Consultado el 13 de octubre de 2014.
- ↑ a b Molano, Eduardo S. (9 de octubre de 2014). «El ébola no es imparable: el caso de Nigeria». ABC. Consultado el 13 de octubre de 2014.
- ↑ «El Observador». Archivado desde el original el 31 de julio de 2012. Consultado el 29 de julio de 2012.
- ↑ «Fin del brote de Ébola en la RDC». Archivado desde el original el 16 de octubre de 2014. Consultado el 27 de noviembre de 2012.
- ↑ «Enfermedad por el virus del Ebola». Organización Mundial de la Salud (OMS).
- ↑ «Una sanitaria gallega, contagiada de ébola en España» Faro de Vigo. Consultado el 6 de octubre del 2014.
- ↑ «https://twitter.com/whoafro/status/1373939972068229121». Twitter. Consultado el 22 de marzo de 2021.
- ↑ «Best Sellers: June 4, 1995». The New York Times Book Review. New York: The New York Times. Consultado el 29 de septiembre de 2008.
- ↑ Fernández Solar, Mónica (2015). EBOLA DE PRINCIPIO A FIN MANIPULACIÓN Y TRATAMIENTO (en eSPAÑOL). Liberlibro.com A.C. p. 23. ISBN 8416393109. Consultado el 29 de septiembre de 2021.
- ↑ «Ebola: Diagnóstico por laboratorio».
- ↑ a b Gatherer D (2014). «The 2014 Ebola virus disease outbreak in West Africa». J. Gen. Virol. 95 (Pt 8): 1619-1624. PMID 24795448. doi:10.1099/vir.0.067199-0.
- ↑ «Ebola Hemorrhagic Fever Signs and Symptoms». CDC. 28 de enero de 2014. Consultado el 2 de agosto de 2014.
- ↑ «Ebola virus disease». Fact sheet N°103. World Health Organization. 1 de abril de 2014.
- ↑ Simpson DIH (1977). «Marburg and Ebola virus infections: a guide for their diagnosis, management, and control» (PDF). WHO Offset Publication No. 36. p. 10f.
- ↑ «Ebola Virus, Clinical Presentation». Medscape. Consultado el 30 de julio de 2012.
- ↑ Feldmann, H; Geisbert, TW (5 de marzo de 2011). «Ebola haemorrhagic fever.». Lancet 377 (9768): 849-62. PMID 21084112.
- ↑ «Appendix A: Disease-Specific Chapters». Chapter: Hemorrhagic fevers caused by: i) Ebola virus and ii) Marburg virus and iii) Other viral causes including bunyaviruses, arenaviruses, and flaviviruses. Ministry of Health and Long-Term Care. Consultado el 9 de octubre de 2014.
- ↑ Hoenen T, Groseth A, Feldmann H (July 2012). «Current ebola vaccines». Expert Opin Biol Ther 12 (7): 859-72. PMC 3422127. PMID 22559078. doi:10.1517/14712598.2012.685152.
- ↑ Bausch, D. G.; Feldmann, H.; Geisbert, T. W.; Bray, M.; Sprecher, A. G.; Boumandouki, P.; Rollin, P. E.; Roth, C. et al. (2007). «Outbreaks of Filovirus Hemorrhagic Fever: Time to Refocus on the Patient». The Journal of Infectious Diseases 196: S136-S141. PMID 17940941. doi:10.1086/520542.
- ↑ Successful treatment of advanced Ebola virus infection with T-705 (favipiravir) in a small animal model. DOI: 10.1016/j.antiviral.2014.02.014
- ↑ «ZMapp Information Sheet». Mapp Biopharmaceutical. Archivado desde el original el 12 de agosto de 2014.
- ↑ Texas Ebola Patient Gets Chimerix Drug, Clinical Trials Planned. Consultado el 15 de octubre de 2014
- ↑ Johansen LM, Brannan JM, Delos SE, Shoemaker CJ, Stossel A, Lear C, Hoffstrom BG, Dewald LE, Schornberg KL, Scully C, Lehár J, Hensley LE, White JM, Olinger GG (2013). «FDA-approved selective estrogen receptor modulators inhibit Ebola virus infection». Sci Transl Med 5 (190): 190ra79. PMC 3955358. PMID 23785035. doi:10.1126/scitranslmed.3005471. Resumen divulgativo – Healthline Networks, Inc.
- ↑ «La autorización de la primera vacuna contra el ébola es un triunfo de la salud pública». Noticias ONU. 18 de octubre de 2019. Consultado el 11 de abril de 2020.
- ↑ «Primera vacuna para proteger contra el Ébola | Vacunas / Asociación Española de Vacunología». Consultado el 11 de abril de 2020.
- ↑ a b c d Ansede, Manuel (8 oct. 2014). «“No hay que matar al perro de la contagiada de ébola, es importante para la ciencia”» – via elpais.com.
Enlaces externos
 Wikimedia Commons alberga una galería multimedia sobre Enfermedad por el virus del Ébola.
Wikimedia Commons alberga una galería multimedia sobre Enfermedad por el virus del Ébola.- La evolución del ébola en imágenes
- Gobierno de España. Comité Especial para la gestión de la enfermedad por el virus ébola