Angina inestable
| Angina pectoris | ||
|---|---|---|
 | ||
| Especialidad | cardiología | |
| Sinónimos | ||
| Angor, angor pectoris, angina de pecho | ||
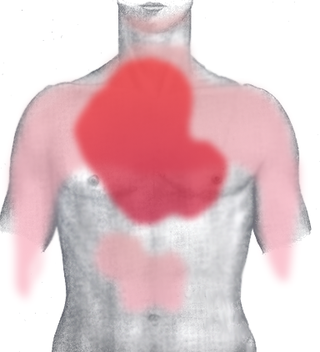
La angina de pecho (también conocida como angor o angor pectoris) es un dolor causado por la reducción del aporte de sangre de las arterias coronarias al corazón, y un síntoma de enfermedad de las arterias coronarias, generalmente de carácter opresivo, localizado en el área retroesternal. El término proviene del griego ankhon, estrangular, y del latín pectus, pecho, por lo que bien se puede traducir como una sensación estrangulante en el pecho.[1]
Con frecuencia se asocia a la angina de pecho con un riesgo elevado de futuros episodios cardiovasculares fatales. Aunque un infarto agudo de miocardio puede ocurrir sin dolor, el dolor de pecho opresivo de aparición repentina y que dura más de 15 minutos debe requerir atención médica calificada de urgencia para descartar un infarto.
En medicina se denomina isquemia miocárdica, también llamada isquemia cardiaca, la cual se produce cuando las demandas de oxígeno miocárdicas (es decir, del músculo cardíaco) superan al aporte, lo que conlleva una deficiencia de sangre y oxígeno en el miocardio. Suele tener por causa una obstrucción (ateroesclerosis) o un espasmo de las arterias coronarias, si bien pueden intervenir otras causas.
Como la hipoxia, la angina de pecho debe tratarse a tiempo y con sus cuidados necesarios por parte de los médicos.
Clasificación
Angina estable
También conocida como 'angina de esfuerzo', se refiere al tipo clásico de angina relacionada con la isquemia miocárdica. Una presentación típica de la angina estable es la de malestar torácico y síntomas asociados precipitados por algún esfuerzo (correr, caminar, etc.) con síntomas mínimos o inexistentes en reposo o tras la administración de nitroglicerina sublingual . Los síntomas suelen remitir varios minutos después de la actividad y reaparecen cuando se reanuda la actividad. De esta manera, se puede pensar que la angina estable es similar a los síntomas de claudicación intermitente .[2][3] Otros factores desencadenantes reconocidos de la angina estable incluyen el clima frío, las comidas copiosas y el estrés emocional .
Angina inestable
La angina inestable (AI) (también " angina creciente "; esta es una forma de síndrome coronario agudo) se define como angina de pecho que cambia o empeora.
Tiene al menos una de estas tres características:[4]
- Ocurre en reposo (o con un esfuerzo mínimo), por lo general dura más de 10 minutos.
- es grave y de nueva aparición (es decir, dentro de las 4 a 6 semanas anteriores)
- ocurre con un patrón creciente (es decir, claramente más grave, prolongado o frecuente que antes).
La AI puede ocurrir de manera impredecible en reposo, lo que puede ser un indicador serio de un ataque cardíaco inminente. Lo que diferencia la angina estable de la angina inestable (aparte de los síntomas) es la fisiopatología de la aterosclerosis. La fisiopatología de la angina inestable es la reducción del flujo coronario debido a la agregación plaquetaria transitoria en el endotelio aparentemente normal, espasmos de las arterias coronarias o trombosis coronaria. El proceso comienza con aterosclerosis, progresa a través de la inflamación para producir una placa inestable activa, que sufre trombosis y resulta en isquemia miocárdica aguda que, si no se revierte, resulta en necrosis celular (infarto).Los estudios muestran que el 64% de todas las anginas inestables ocurren entre las 22:00 y las 08:00 cuando los pacientes están en reposo.
En la angina estable, el ateroma en desarrollo está protegido con un casquete fibroso . Este casquete puede romperse en una angina inestable, lo que permite que los coágulos de sangre se precipiten y disminuyan aún más el área de la luz del vaso coronario . Esto explica por qué, en muchos casos, la angina inestable se desarrolla independientemente de la actividad.[5]
Precauciones
La presencia de un dolor de tipo anginoso (angor) indica la posibilidad de una afectación cardíaca grave y aconseja la consulta inmediata a un servicio médico. Suele indicarse que el paciente permanezca lo más inmóvil posible y, de ser posible, sentado, ya que la posición en decúbito supino podría inducir insuficiencia cardíaca.
Muchas veces se confunden con angor otro tipo de dolores torácicos, como, por ejemplo, la osteocondritis esternocostal, con algunos cuadros de ansiedad, e incluso con una hernia de hiato; pero ante la duda, siempre es conveniente que sea el médico quien lo determine.
Diagnóstico
La sospecha de una angina de pecho se inicia durante el examen físico y el interrogatorio del profesional de la salud para valorar las características del dolor y los hallazgos de gravedad que pudieran estar complicando el cuadro coronario.
En el examen físico se suele reportar incomodidad y ansiedad de parte del sujeto. La presión sanguínea y la frecuencia cardíaca suelen estar aumentadas en la mayoría de los pacientes. Ocasionalmente la palpación del tórax revela un impulso discinético, es decir, un abombamiento involuntario en el punto donde se sitúa el ápex del corazón sobre el tórax. A la auscultación a menudo se escucha un murmullo cardíaco tipo S4 o un murmullo holosistólico por regurgitación mitral transitoria.
El electrocardiograma es básico para el diagnóstico y da idea de la gravedad y la localización de la isquemia. Se caracteriza por hallazgos especialmente notorios en pacientes que tienen el dolor para el momento del ECG. Por lo general aparece un nuevo segmento S-T horizontalizado o con una tendencia hacia la desviación inferior. La inversión de la onda T es también frecuente, pero pierde especificidad si aparece sola en ausencia de la depresión del segmento S-T. Una elevación del segmento S-T suele indicar la presencia de una angina variante de Prinzmetal. Un ECG durante una prueba de ejercicio aumenta de manera sustancial la sensibilidad y especificidad de la prueba.
Laboratorio: existen diferentes enzimas en sangre que se elevan al producirse la muerte celular (necrosis) de las células miocárdicas, la creatinfosfocinasa o CPK, su fracción más específica CKMB y la troponina T e I. Estos análisis de laboratorio son fundamentales para el diagnóstico, la estratificación del riesgo, el tratamiento y el seguimiento.
Primeros auxilios
Se basan en quedar en calma en una posición cómoda para el paciente. En caso de agravamiento, pueden ser utilizados los auxilios para infarto.
Tratamiento
Los objetivos principales en el tratamiento de la angina de pecho son el alivio de los síntomas, la disminución en el progreso de la enfermedad y la reducción del riesgo de futuros trastornos como el infarto agudo de miocardio y la muerte súbita cardíaca.[6]
En teoría, el disbalance entre el aporte de oxígeno y la demanda del miocardio pudiera verse corregido al disminuir la demanda o al aumentar el aporte, es decir, aumentar el flujo sanguíneo por las arterias coronarias. Los tres fármacos usados para la angina —los bloqueadores de los canales de calcio, los nitratos orgánicos y los bloqueadores beta— disminuyen los requerimientos de oxígeno por el miocardio al reducir los determinantes de la demanda de oxígeno, como son la frecuencia cardíaca, el volumen ventricular, la presión sanguínea y la contractilidad del miocardio.[7]
También existe un tratamiento no invasivo llamado contrapulsación externa, o ECP, que permite aliviar la angina, mejora la tolerancia a la actividad física y disminuye el grado de isquemia y enfermedad cardíaca. Consiste en una terapia realizada por un aparato neumático que crea un aumento de presión en las venas y arterias de las piernas durante la diástole, incrementando así el flujo de sangre oxigenada hacia el músculo cardíaco isquémico.
Una aspirina (75 a 100 mg) cada día ha sido de beneficio para pacientes con angina estable, para quienes no tienen contraindicaciones de su uso. Los bloqueadores beta (inhiben la reacción del corazón ante estímulos del sistema nervioso simpático como la adrenalina, por lo que la frecuencia cardíaca tiende a disminuir y así el trabajo del corazón), como el carvedilol, propranolol y el atenolol han acumulado numerosas evidencias de sus beneficios en reducir la morbilidad, es decir, menos síntomas y discapacidades, así como la tasa bruta de mortalidad o la extensión de la vida del paciente afectado. Los medicamentos derivados de la nitroglicerina se usan para el alivio sintomático de la angina. Los bloqueadores de los canales de calcio como la nifedipina, amlodipina son utilizados para este padecimiento.
El mononitrato de isosorbide y el nicorandil, son vasodilatadores (aunque reducen asimismo la contractibilidad del miocardio, por lo que hacen disminuir el consumo de oxígeno del corazón) comúnmente usados en la angina estable crónica. Los inhibidores de la enzima convertidora de angiotensina son vasodilatadores que también traen beneficios sintomáticos. Las estatinas son los modificadores lipídicos y del colesterol más frecuentemente usados para estabilizar la placa ateromatosa arterial.
El corazón favorece los ácidos grasos como sustrato para la producción de energía. Sin embargo, la oxidación de ácidos grasos requiere más oxígeno por unidad de ATP que la oxidación de carbohidratos. Por lo tanto, los medicamentos que revierten el metabolismo cardíaco hacia una mayor utilización de glucosa, como los inhibidores de la oxidación de ácidos grasos, tienen el potencial de reducir la demanda de oxígeno sin tener que alterar las condiciones hemodinámicas. Ciertos estudios experimentales han sugerido que la ranolazina y la trimetazidina pudieran tener ese efecto.
Para los casos más desesperados de dolor continuo e invalidante, es de gran utilidad clínica el tratamiento mediante Estimulación Eléctrica Medular.
Betabloqueadores
Son los fármacos de primera línea para el tratamiento de angina de esfuerzo crónica estable, han demostrado reducir la mortalidad, y prolongar sobrevida. Actúan sobre los receptores beta 1 del corazón y su sistema de conducción, reducen la frecuencia cardiaca, conducción del nodo AV y contractilidad miocardica. No tienen efectos en el flujo coronario o retorno venoso. La base de su uso esta en la disminución de la frecuencia cardiaca que generan lo que amplia el periodo de perfusión diastólica de las arterias coronarias y el consumo miocardica de oxígeno. Proporcionando un efecto antiisquemico formidable.[8]
Bloqueadores de calcio
El control de la contracción del músculo liso ocurre por el calcio intracelular. Un flujo de calcio hacia el interior de la célula produce contracción del músculo liso, lo cual puede ser bloqueado por bloqueadores de los canales de calcio. Adicionalmente, el calcio se combina con la calmodulina para formar un complejo que activa a la enzima quinasa de la cadena ligera de la miosina (MLCK), el cual fosforila a las cadenas ligeras de la miosina iniciando la contracción muscular. De modo que los β-antagonistas y otros agentes que aumentan el AMPc son capaces de producir relajación del músculo liso al acelerar la inactivación de MLCK y facilitar la expulsión de calcio hacia el exterior celular.
Al aumentar el GMPc se facilita la desfosforilación de la miosina, previniendo la contracción muscular. Este efecto es producido eficazmente por el óxido nítrico (NO), por lo que donantes moleculares de NO, como el nitroprusiato y nitratos orgánicos —de los cuales la nitroglicerina es el prototipo—, son útiles en la angina.
Nitratos
Tienen el mismo efecto que el óxido nitrico, siendo una fuente exógena del mismo.
Provocan venodilatación sístemica con efecto discreto arteriolodilatador periférico y coronario. Tienen el efecto de reducir la precarga, el cual es el efecto más importante.
Tienen 2 indicaciones en angina: En el ataque agudo de angina, donde se usa nitroglicerina sublingual o dinitrato de isosorbide. Y como prevención para ataques anginosos como fármacos de segunda línea. En formas de liberación prolongada.
Bradicardizantes
Como ivabradina que horizontaliza el umbral del potencial de acción en la célula de marcapasos al bloquear los canales de sodio. Reduciendo el ritmo cardiaco sin alterar el inotropismo. Son utilizados cuando no son bien tolerados los betabloqueadores o hay contraindicaciones para su uso.[9]
IECA
Utilizados para estabilizar la placa en angina inestable.
Estatinas
Como rosuvastatina o atorvastatina tilizados por sus efectos pleiotrópicos para estabilizar la placa de ateroma en angina inestable.[10]
Véase también
- Infarto agudo (de miocardio)
- Asma
- Disnea
- Bradicardia
- Enfermedad coronaria
- Paro cardíaco
- Ritmo cardíaco
- Dolor torácico
Referencias
- ↑ «Angina de pecho - Síntomas y causas - Mayo Clinic». www.mayoclinic.org. Consultado el 10 de julio de 2021.
- ↑ Fox, Kim; Alonso García, María Ángeles; Ardissino, Diego; Buszman, Pawel; Camici, Paolo G.; Crea, Filippo; Daly, Caroline; Backer, Guy de et al. (1 de septiembre de 2006). «Guía sobre el manejo de la angina estable. Versión resumida». Revista Española de Cardiología 59 (9): 919-970. ISSN 0300-8932. doi:10.1157/13092800. Consultado el 10 de julio de 2021.
- ↑ Pérez, Borrás; Xavier, F. (1 de julio de 2012). «Diagnóstico y estratificación de la angina estable». Revista Española de Cardiología 12: 9-14. ISSN 0300-8932. doi:10.1016/S1131-3587(12)70067-5. Consultado el 10 de julio de 2021.
- ↑ «Angina inestable - Trastornos cardiovasculares». Manual MSD versión para profesionales. Consultado el 10 de julio de 2021.
- ↑ «Pathophysiology of unstable angina». web.archive.org. 30 de marzo de 2010. Archivado desde el original el 30 de marzo de 2010. Consultado el 10 de julio de 2021.
- ↑ «Overview | Stable angina: management | Guidance | NICE». www.nice.org.uk. Consultado el 10 de julio de 2021.
- ↑ Katzung, Bertram G. (2007). Basic & Clinical Pharmacology (9 edición). McGraw-Hill. ISBN 0071451536.
- ↑ «BETABLOQUEANTES EN LA ANGINA CRÓNICA ESTABLE».
- ↑ Kim, Soo-Joong (20 de julio de 2020). «Ivabradine for the Therapy of Chronic Stable Angina Pectoris». Korean Circulation Journal 50 (9): 787-790. ISSN 1738-5520. PMC 7441002. PMID 32812408. doi:10.4070/kcj.2020.0266. Consultado el 23 de junio de 2024.
- ↑ «Estatinas en pacientes con síndrome coronario agudo. Más allá de las lipoproteínas de baja densidad».
Enlaces externos
- Angina de pecho, cardiopatía isquémica (síntomas, causas, diagnóstico) Archivado el 4 de diciembre de 2013 en Wayback Machine.
- Tutoriales Interactivos de Salud Medline Plus: Angina de pecho Utiliza gráficas animadas y se puede escuchar el tutorial
- FORUMCLINIC Información para pacientes sobre Angina de Pecho en español y catalán: vídeos, noticias y foros
- Clasificación Braunwald de Angina Inestable (AI), MedicalCriteria.com
- La angina de pecho, definición, síntomas y tratamiento